Introducción
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune crónica caracterizada por una alteración profunda de la regulación inmunológica que conduce a la producción de autoanticuerpos dirigidos contra componentes celulares propios. Como consecuencia de esta pérdida de tolerancia inmunológica, el organismo desarrolla inflamación sistémica capaz de afectar prácticamente cualquier órgano, incluyendo piel, articulaciones, riñones, sistema nervioso central, corazón, pulmones y sangre periférica.
A diferencia de otras enfermedades autoinmunes más localizadas, el lupus posee una fisiopatología compleja donde intervienen factores genéticos, hormonales, ambientales e inmunológicos. La formación de inmunocomplejos y la activación persistente del complemento generan daño tisular progresivo, convirtiendo al LES en una de las enfermedades inmunológicas más importantes de la medicina clínica moderna.
Su relevancia médica no solamente radica en su capacidad multisistémica, sino también en la dificultad diagnóstica que representa. Muchos pacientes inician con síntomas inespecíficos como fatiga, fiebre, artralgias o lesiones cutáneas leves antes de evolucionar hacia formas más graves con compromiso renal, hematológico o neurológico.
Comprender el lupus implica comprender cómo el sistema inmune pierde la capacidad de distinguir entre lo propio y lo extraño.
Definición
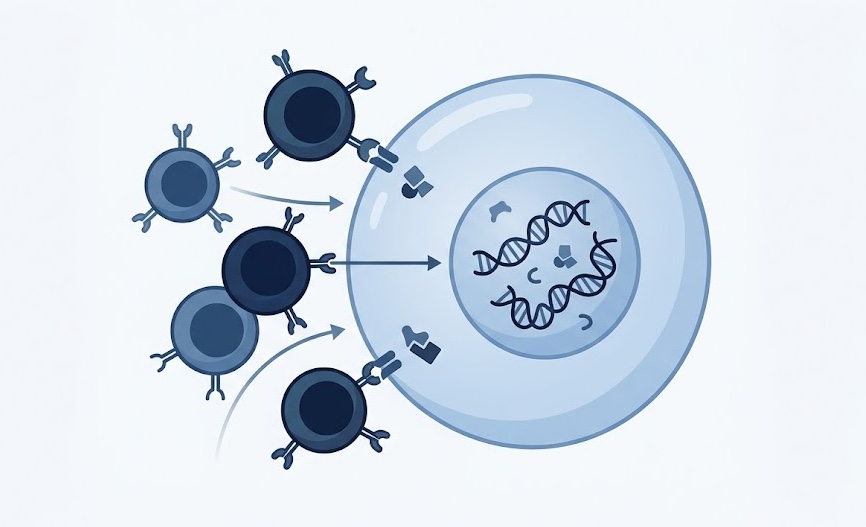
El lupus eritematoso sistémico es una enfermedad autoinmune inflamatoria multisistémica mediada principalmente por autoanticuerpos e inmunocomplejos. Se caracteriza por una activación anormal de linfocitos B y T, producción excesiva de autoanticuerpos antinucleares y depósito de complejos inmunes en distintos tejidos.
Desde el punto de vista inmunológico, el LES representa una falla de los mecanismos de autotolerancia. Normalmente, el sistema inmune elimina o inactiva linfocitos capaces de reaccionar contra antígenos propios. En el lupus, este mecanismo falla, permitiendo la supervivencia de clones autorreactivos que generan inflamación persistente y daño orgánico.
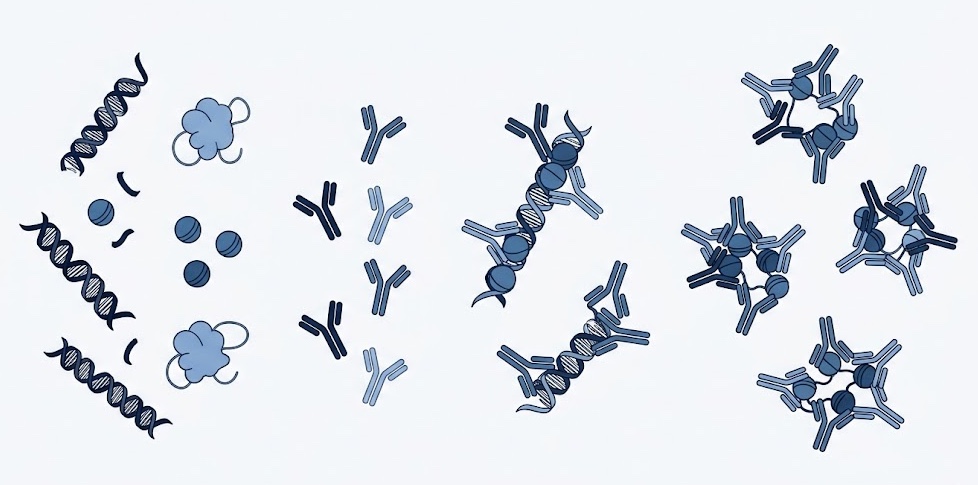
Los autoanticuerpos más representativos son los anticuerpos antinucleares (ANA), anti-DNA de doble cadena y anti-Sm. Estos anticuerpos forman inmunocomplejos que se depositan en vasos sanguíneos y órganos, activando cascadas inflamatorias y consumo del complemento.
El curso clínico suele ser fluctuante, alternando períodos de actividad inflamatoria conocidos como brotes con fases de remisión parcial.
Epidemiología
El lupus eritematoso sistémico afecta predominantemente a mujeres jóvenes en edad reproductiva. Aproximadamente el 90% de los casos ocurre en mujeres, especialmente entre los 15 y 45 años de edad, lo que sugiere una participación importante de factores hormonales en su fisiopatología.
La prevalencia varía según el grupo étnico y la región geográfica. Las poblaciones afrodescendientes, hispanas y asiáticas presentan mayor incidencia y, frecuentemente, formas más agresivas de enfermedad.
La mortalidad del LES ha disminuido considerablemente gracias al diagnóstico temprano y al desarrollo de terapias inmunomoduladoras modernas. Sin embargo, la enfermedad continúa asociándose a daño orgánico acumulativo, infecciones oportunistas y complicaciones cardiovasculares.
El riesgo de desarrollar lupus aumenta en individuos con predisposición genética, antecedentes familiares de enfermedades autoinmunes y exposición a determinados factores ambientales como radiación ultravioleta, infecciones virales y algunos fármacos.
Fisiopatología
La fisiopatología del lupus eritematoso sistémico es extraordinariamente compleja y representa una interacción dinámica entre genética, inmunología y factores ambientales.
El proceso inicia con una pérdida de tolerancia inmunológica. Diversos defectos genéticos favorecen una depuración ineficiente de restos celulares apoptóticos. Como consecuencia, fragmentos nucleares permanecen expuestos al sistema inmune durante períodos prolongados.
Estos antígenos nucleares son captados por células presentadoras de antígeno, activando linfocitos T autorreactivos y estimulando posteriormente a linfocitos B productores de autoanticuerpos.
La hiperactividad de los linfocitos B constituye uno de los pilares fisiopatológicos del lupus. Estas células producen grandes cantidades de autoanticuerpos dirigidos contra estructuras nucleares, citoplasmáticas y membranales.
Entre los autoanticuerpos más importantes destacan:
- ANA
- anti-DNA de doble cadena
- anti-Sm
- anti-Ro
- anti-La
- antifosfolípidos
Una vez formados, estos autoanticuerpos generan inmunocomplejos circulantes que se depositan en tejidos altamente vascularizados como glomérulos renales, articulaciones, piel y vasos sanguíneos.
El depósito de inmunocomplejos activa el sistema del complemento, especialmente las vías clásica y terminal. Esto produce reclutamiento de neutrófilos, liberación de citocinas proinflamatorias y daño tisular mediado por inflamación.
La activación persistente del interferón tipo I también desempeña un papel central. Muchas células inmunológicas en pacientes con lupus muestran una firma molecular dominada por interferones, favoreciendo un estado inflamatorio sostenido.
Conforme progresa la enfermedad, la inflamación crónica genera fibrosis, daño vascular y pérdida funcional de órganos.
Manifestaciones Clínicas
El lupus eritematoso sistémico posee una presentación clínica extremadamente variable. Algunos pacientes presentan síntomas leves limitados a piel y articulaciones, mientras otros desarrollan compromiso renal, hematológico o neurológico potencialmente mortal.
Los síntomas constitucionales suelen aparecer tempranamente e incluyen fatiga intensa, fiebre, pérdida de peso y malestar general.
Las manifestaciones musculoesqueléticas son extremadamente frecuentes. Muchos pacientes desarrollan artralgias migratorias o artritis inflamatoria simétrica, principalmente en pequeñas articulaciones de manos y muñecas.
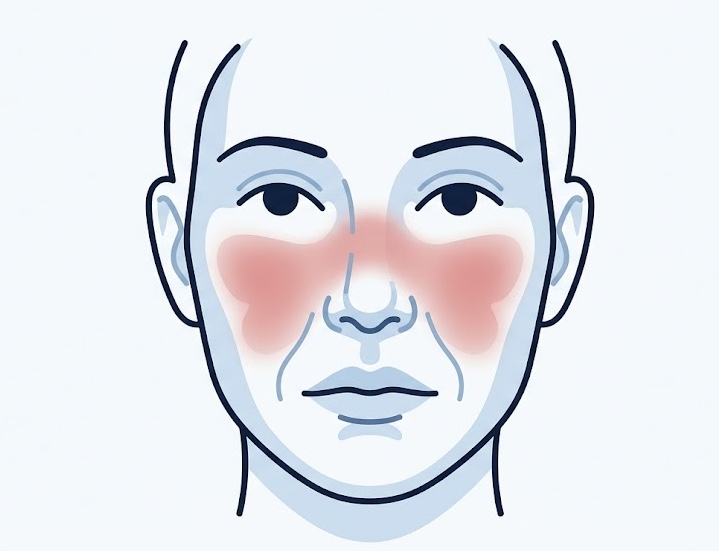
El compromiso cutáneo constituye uno de los hallazgos más reconocibles del lupus. El eritema malar en “alas de mariposa” afecta mejillas y puente nasal respetando típicamente los pliegues nasolabiales. También son comunes la fotosensibilidad, alopecia y lesiones discoides.
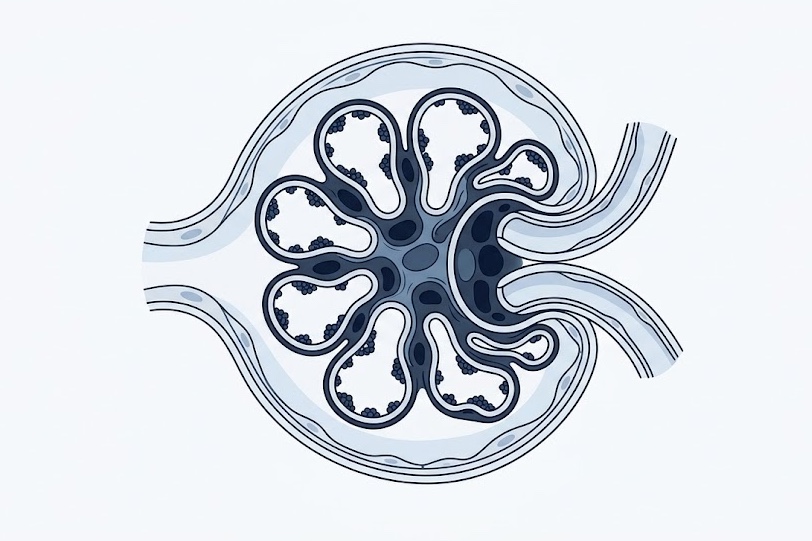
El daño renal representa una de las complicaciones más importantes del LES. La nefritis lúpica puede manifestarse con proteinuria, hematuria, hipertensión arterial y deterioro progresivo de la función renal. En muchos casos, la biopsia renal resulta indispensable para clasificar el tipo de lesión glomerular y orientar el tratamiento.
Las alteraciones hematológicas incluyen anemia hemolítica autoinmune, leucopenia, linfopenia y trombocitopenia.
El sistema nervioso central también puede afectarse, generando cefalea, convulsiones, trastornos cognitivos, psicosis y neuropatías periféricas.
En el aparato cardiovascular puede desarrollarse pericarditis, miocarditis, endocarditis de Libman-Sacks y ateroesclerosis acelerada.
El compromiso pulmonar incluye pleuritis, derrame pleural y enfermedad intersticial pulmonar.
Diagnóstico
El diagnóstico del lupus eritematoso sistémico requiere integrar hallazgos clínicos, inmunológicos y de laboratorio.
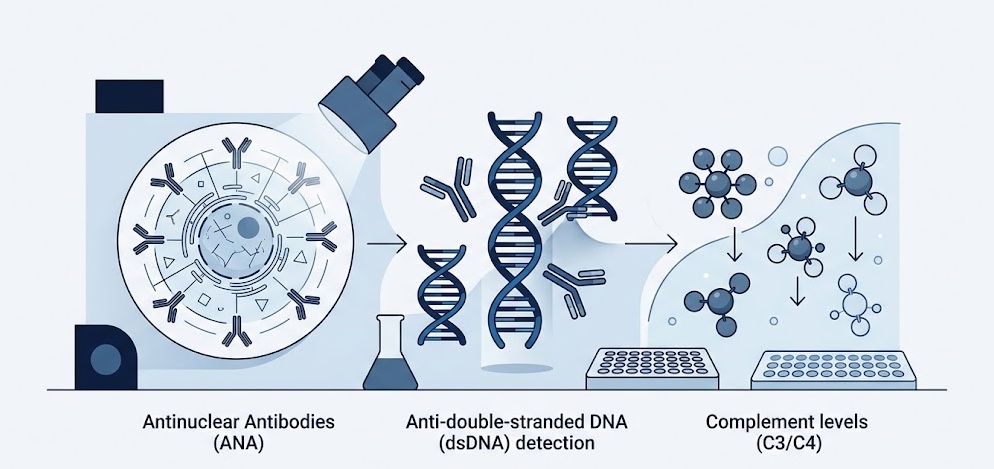
Los anticuerpos antinucleares constituyen el estudio inicial más sensible. La mayoría de los pacientes con LES presentan ANA positivos, aunque este marcador carece de especificidad absoluta.
Los anticuerpos anti-DNA de doble cadena poseen mayor especificidad y suelen correlacionarse con actividad de enfermedad, particularmente nefritis lúpica.
Los anticuerpos anti-Sm son altamente específicos aunque menos frecuentes.
La disminución de C3 y C4 sugiere consumo del complemento secundario a actividad inmunológica activa.
El examen general de orina permite detectar proteinuria, hematuria y cilindros urinarios sugestivos de daño glomerular.
La biometría hemática puede mostrar citopenias inmunológicas.
En pacientes con sospecha de nefritis lúpica, la biopsia renal constituye una herramienta fundamental para establecer clasificación histológica y pronóstico.
Tratamiento
El tratamiento del lupus depende de la actividad inflamatoria y del órgano afectado.
La hidroxicloroquina representa uno de los pilares terapéuticos del LES y se recomienda prácticamente en todos los pacientes salvo contraindicación. Su uso disminuye brotes, reduce actividad inflamatoria y mejora supervivencia.
Los glucocorticoides continúan siendo fundamentales para controlar brotes agudos moderados o graves. Sin embargo, debido a sus efectos adversos, se busca utilizar la menor dosis posible durante el menor tiempo necesario.
En casos con compromiso orgánico importante pueden emplearse inmunosupresores como:
- micofenolato mofetilo
- azatioprina
- ciclofosfamida
- metotrexato
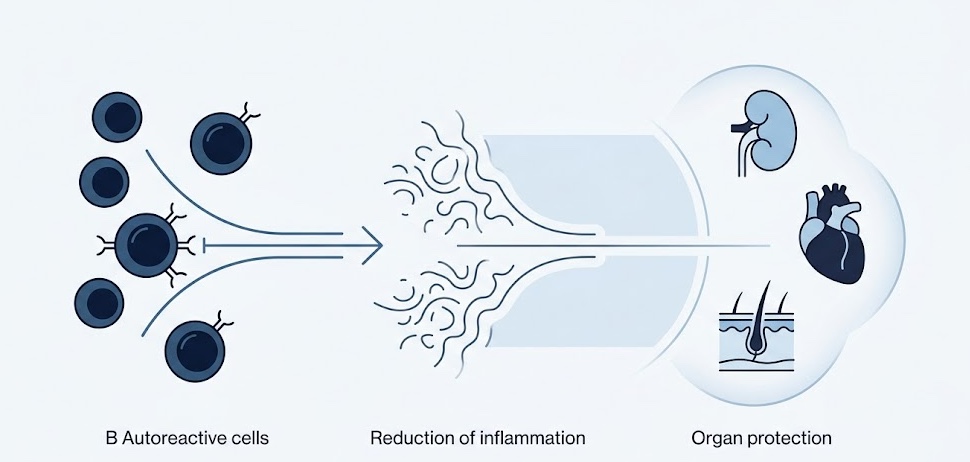
Las terapias biológicas han transformado el manejo moderno del lupus. Belimumab, dirigido contra BLyS, reduce supervivencia de linfocitos B autorreactivos y puede disminuir actividad clínica en pacientes seleccionados.
El manejo integral también incluye protección cardiovascular, control estricto de presión arterial, prevención de osteoporosis y vigilancia de infecciones.
Pronóstico
El pronóstico del lupus ha mejorado notablemente en las últimas décadas. Actualmente, muchos pacientes alcanzan supervivencias prolongadas gracias al diagnóstico temprano y terapias inmunomoduladoras modernas.
Sin embargo, el LES continúa siendo una enfermedad asociada a daño orgánico acumulativo. La nefritis lúpica, infecciones graves y enfermedad cardiovascular representan algunas de las principales causas de morbimortalidad.
El seguimiento continuo y el control temprano de la actividad inflamatoria son fundamentales para prevenir secuelas irreversibles.
Conclusión
El pronóstico del lupus ha mejorado notablemente en las últimas décadas. Actualmente, muchos pacientes alcanzan supervivencias prolongadas gracias al diagnóstico temprano y terapias inmunomoduladoras modernas.
Sin embargo, el LES continúa siendo una enfermedad asociada a daño orgánico acumulativo. La nefritis lúpica, infecciones graves y enfermedad cardiovascular representan algunas de las principales causas de morbimortalidad.
El seguimiento continuo y el control temprano de la actividad inflamatoria son fundamentales para prevenir secuelas irreversibles.
Aprende el algoritmo completo de diagnóstico y tratamiento del lupus eritematoso sistémico paso a paso en E-Vantis y lleva tu razonamiento clínico al siguiente nivel.